Neutrophile: Kompartimente, Typen, Ursachen, klinische Merkmale, Laboruntersuchungen und Behandlung
Neutrophile: Fächer, Typen, Ursachen, klinische Merkmale, Laboruntersuchungen und Behandlung!
Neutrophile werden im Knochenmark produziert und in den Blutkreislauf abgegeben. Der Gesamtkörper-Neutrophilengehalt ist konzeptionell in die folgenden drei Kompartimente unterteilt.
1. Knochenmark:
Im Knochenmark existieren die Neutrophilen in zwei Abteilungen, dem proliferativen oder mitotischen Kompartiment (Myeloblasten, Promyelozyten, Myelozyten) und dem Reifungsspeicher-Kompartiment (Metamyelozyten, Banden und Polys). Die meisten Neutrophilen sind im Mark als mitotisch aktive (ein Drittel) oder postmitotische reife Zellen (zwei Drittel) enthalten.
2. Blut:
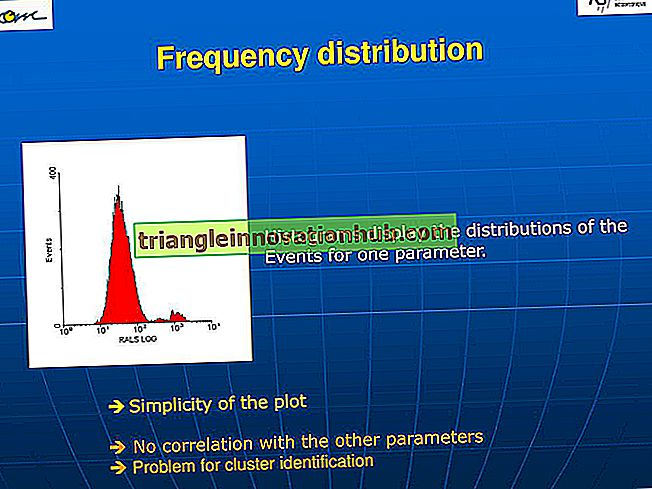
Es gibt zwei Abteilungen im Blut, die Randabteilung und die Umlaufabteilung. Einige Neutrophile zirkulieren nicht frei (Randkompartiment), sondern haften an der Gefäßoberfläche. und diese Neutrophilen machen ungefähr 50 Prozent der gesamten Neutrophilen im Blutkompartiment aus.
3. Gewebe:
Neutrophile zirkulieren 6 bis 8 Stunden im Blut und dringen dann in das Gewebe ein, wo sie funktionieren oder sterben. Eine Abnahme der Anzahl der zirkulierenden Neutrophilen wird als Neutropenie bezeichnet. Die Untergrenze der absoluten Neutrophilenzahl (ANC) bei Erwachsenen beträgt 1800 / mm 3, für praktische Zwecke wird jedoch ein Wert von weniger als 1500 / mm 3 als Neutropenie angenommen.
(ANC wird berechnet, indem der Prozentsatz der Banden und Neutrophilen einer Differenzzählung mit der Gesamtzahl der Leukozyten multipliziert wird.) Afroamerikaner haben einen niedrigeren normalen ANC-Wert von 1000 Zellen / mm, jedoch eine normale Gesamtneutrophilenzahl.
Granulozytopenie ist definiert als eine reduzierte Anzahl von Blutgranulozyten, dh Neutrophilen, Eosinophilen und Basophilen. Der Begriff Granulozytopenie wird häufig synonym mit Neutropenie verwendet. Der Schweregrad der Neutropenie wird als mild (ANC von 1000 bis 1500 Zellen / mm 3 ), moderat (ANC von 500 bis 1000 Zellen / mm 3 ) und schwer (ANC von weniger als 500 Zellen / mm 3 ) eingestuft.
Agranulozytose ist das vollständige Fehlen von Neutrophilen im peripheren Blut. Agranulozytose bezieht sich normalerweise auf Patienten mit weniger als 100 Neutrophilen / mm 3 .
Neutropenie tritt häufiger bei Frauen als bei Männern auf.
Die Ätiologie der Neutropenie kann angeboren oder erworben sein.
ich. Neutropenie mit angeborenen abnormalen Immunglobulinen
ein. X-gebundene Agammaglobulinämie
b. Isolierter IgA-Mangel
c. Hyperimmunoglobulin-M-Syndrom
d. Dysgammaglobulinämie Typ I
e. Retikuläre Dysgenese
ii. Erworbene, immunvermittelte Neutropenie
ein. Isoimmune neonatale Neutropenie
b. Chronische Autoimmunneutropenie
c. T-Gamma-Lymphozytose
iii. Arzneimittelinduzierte immunvermittelte Neutropenie.
iv. Verschiedene immunologische Neutropenien
ein. Immunvermittelte Neutropenien können nach Knochenmarktransplantation und Blutproduktetransfusion auftreten.
b. Felty-Syndrom
c. Komplement Aktivierungs-vermittelte Neutropenie:
Hämodialyse, kardiopulmonaler Bypass und die extrakorporale Membranoxygenierung (ECMO) setzen das Blut künstlichen Membranen aus und können Komplementaktivierung und nachfolgende Neutropenie verursachen.
d. Milzsequestrierung:
Das Ausmaß der Neutropenie aufgrund der Milzsequestrierung hängt von der Schwere der Splenenomegalie und der Fähigkeit des Knochenmarks ab, die Verringerung der zirkulierenden Banden und Neutrophilen auszugleichen.
Neugeborene Neutropenie:
Die Mutter produziert Anti-Neutrophil-Antikörper gegen die Antigenen des Fötus-Neutrophilen. IgC-Anti-Neutrophil-Antikörper im Blutkreislauf der Mutter können die Plazenta überqueren und in den Fötuskreislauf gelangen, wo die Anti-Neutrophilen-Antikörper die fetalen Neutrophilen lysieren können.
Das klinische Erscheinungsbild des Neugeborenen umfasst neugeborenes Fieber, Infektionen der oberen Atemwege, Cellulitis, Lungenentzündung und Sepsis. Im Laufe der Zeit werden die maternalen Anti-Neutrophilen-Antikörper im Neugeborenen abgebaut und die Neutrophilenzahl erholt sich normalerweise in 7 Wochen. Bei Neugeborenen mit isoimmuner neonataler Neutropenie ist die Transfusion von Neutrophilen von klinischem Nutzen.
Autoimmune Neutropenie:
Autoimmune Neutropenie kann als isolierte Störung oder sekundär zu einer anderen Autoimmunerkrankung auftreten. Autoimmunkrankheiten, die eine assoziierte Neutropenie haben können, sind SLE, rheumatoide Arthritis, Wegener-Granulomatose, Morbus Crohn, Sjögren-Syndrom, Thymom, Goodpasture-Syndrom und chronische Hepatitis. Neutropenien im Zusammenhang mit Autoimmunerkrankungen können mit Corticosteroiden behandelt werden.
T-Gamma-Lymphozytose:
Die T-Gamma-Lymphozytose (auch als Leukämie großer granulärer Lymphozyten bekannt) ist eine klonale Störung der T-Lymphozyten, die das Knochenmark infiltriert. Diese Störung kann mit rheumatoider Arthritis assoziiert sein. Patienten mit dieser Störung haben einen hohen Titer an Anti-Neutrophilen-Antikörpern und die Neutropenie ist hartnäckig und schwerwiegend. Die Behandlung zielt darauf ab, die klonalen Zellen mit unterstützender Pflege zu beseitigen.
Immunvermittelte Neutropenie durch Medikamente:
Zu den Medikamenten, die Neutropenie durch immunvermittelte Mechanismen verursachen, gehören Aminopyrin, Chinidin, Cephalosporin, Penicillin, Sulfonamide, Phenothiazin, Phenylbutazon und Hydralazin. Die Immunmechanismen medikamenteninduzierter Neutrophilenzerstörung werden in diskutiert.
Die Inzidenz medikamenteninduzierter Neutropenie beträgt 1 Fall pro Million Personen pro Jahr. Ernsthafte medizinische Komplikationen treten bei etwa 21 Prozent der Patienten mit Krebs und neutropenischem Fieber auf. Die Sterblichkeitsrate von Neutropeniefieber bei Krebspatienten beträgt etwa 4 bis 30 Prozent. Die Mortalitätsrate der arzneimittelinduzierten Agranulozytose beträgt 6 bis 10 Prozent.
Klinische Merkmale:
ich. Die klinische Darstellung der Neutropenie sind Infektionen, am häufigsten Schleimhäute und Haut, die sich als Geschwüre, Abszesse, Hautausschläge und Verzögerungen bei der Wundheilung manifestieren. Perinealinfektionen, perirektale Infektionen und Lymphadenopathien treten auf.
ii. Anzeichen einer Infektion, einschließlich Wärme und Schwellung, können fehlen. Bei einem Patienten mit länger anhaltender schwerer Neutropenie treten Sepsis, gastrointestinale Infektionen und Lungeninfektionen auf, die lebensbedrohlich sein können. Das Infektionsrisiko hängt von der Schwere der Neutropenie und der Dauer der Neutropenie ab. Bei neutropenischen Patienten besteht jedoch kein erhöhtes Risiko für parasitäre oder virale Infektionen.
Labor studien:
ich. CBC mit manueller Differenzzählung wird benötigt.
ii. Bei Patienten mit neutropenischem Fieber sind 2 Sätze Blutkulturen, Urinanalyse, Urinkultur, Sputum, Gram-Färbung und Sputumkultur erforderlich.
iii. Abhängig vom klinischen Erscheinungsbild sind Tests auf Autoantikörper erforderlich, um assoziierte Autoimmunkrankheiten zu identifizieren.
iv. Imaging-Studien.
v. Eine gleichzeitige Anämie, Thrombozytopenie und / oder ein abnormaler Bericht des peripheren Blutausstrichs deutet auf eine zugrunde liegende hämatologische Störung hin, die möglicherweise eine Knochenmarkbiopsie erfordert. Eine zytogenetische Analyse und Zellflussanalyse des Aspirats für Knochenmark kann ebenfalls erforderlich sein. Die Knochenmarkbiopsie hilft beim Ausschluss von metastasierenden Karzinomen, Lymphomen, granulomatösen Infektionen und Myelofibrose. Das Knochenmarkaspirat kann kultiviert werden, wenn Mykobakterien- oder Pilzinfektionen vermutet werden.
vi. Anti-neutrophile Antikörper:
Normalerweise binden Immunoglobuline über die Fc-Rezeptoren auf der Neutrophilenmembran an Neutrophile. Daher ist es schwierig, einen Test zu entwerfen, der spezifisch die Bindung von Anti-Neutrophilen-Antikörpern (die ebenfalls Immunglobuline sind) mit Neutrophilen nachweist. Zwei potentielle Neutrophilen-Oberflächenantigene (NA1 und NA2, die Isoformen von CD16 und FcyRIII erkennen) wurden bei primären Autoimmunneutropenien im Kindesalter identifiziert.
Behandlung:
Wenn vermutet wird, dass Medikamente die Ursache für Neutropenie sind, sollte das Medikament abgesetzt werden. Antibiotika sollten verabreicht werden. Granulozytenkoloniestimulationsfaktor (G-CSF) und Granulozyten-Makrophagenkoloniestimulationsfaktor (GM-CSF) können zur Verkürzung der Neutropenie bei Patienten, die eine Chemotherapie erhalten haben, verwendet werden.